Le infezioni ospedaliere, conosciute anche come infezioni correlate all'assistenza (ICA) o infezioni nosocomiali, rappresentano una delle complicanze più frequenti e significative dell'assistenza sanitaria a livello globale. Queste infezioni vengono acquisite durante la degenza in ospedale, anche se la loro insorgenza può avvenire a distanza di molti giorni dal ricovero, talvolta quando il paziente è già tornato a casa. Le ICA non si limitano agli ospedali per acuti, ma possono manifestarsi in qualsiasi struttura sanitaria, inclusi day-hospital/day-surgery, strutture di lungodegenza, ambulatori e nell'assistenza domiciliare.

Secondo l'ultimo rapporto, pubblicato nel 2024 e relativo al biennio 2022-23, circa il 7% dei pazienti ospedalieri ha contratto almeno un'infezione correlata all'assistenza. Questa percentuale sale a circa il 20% tra i ricoverati in terapia intensiva. L'Italia, in particolare, ha mostrato una percentuale di pazienti con infezione legata all'assistenza ben al di sopra della media europea, con il 9.8% rispetto a una media di poco meno del 7% su 293 mila pazienti esaminati in 58 ospedali italiani. Le infezioni del tratto respiratorio si posizionano al primo posto, rappresentando poco meno di un terzo del totale delle ICA.
Le ICA sono causate da agenti patogeni, quali batteri, virus e funghi, con i quali veniamo normalmente in contatto ogni giorno o che sono già presenti sulla nostra cute e nel nostro intestino. Questi microrganismi, solitamente innocui, possono diventare una vera e propria minaccia in determinate circostanze. Le conseguenze di tali infezioni includono un allungamento dei tempi di degenza, la necessità di trattamenti di alta intensità, un aumento del rischio di disabilità e mortalità, e, di conseguenza, un incremento dei costi sanitari. Si stima che una quota superiore al 50% delle ICA sia prevenibile, rendendo il controllo e la prevenzione obiettivi prioritari per la salute pubblica. La diminuzione delle ICA è infatti uno degli obiettivi del Piano nazionale di contrasto all'antibiotico-resistenza pubblicato dal Ministero della Salute.
Il Modello a Catena della Diffusione Infettiva
La diffusione di una malattia infettiva è abitualmente rappresentata da un modello a catena composto da sei anelli concatenati. Ogni anello rappresenta un requisito necessario per il verificarsi dell'evento infettivo, e l'infezione si realizza quando il concatenarsi dei requisiti non viene interrotto da misure di prevenzione. Rompere almeno un anello di questa catena è fondamentale per prevenire l'infezione.

Il primo anello è l'agente infettivo, ovvero un microrganismo capace di determinare un'infezione nell'uomo. Questi microrganismi sono onnipresenti nell'aria, nel suolo, nell'acqua, sulle superfici inanimate, sugli esseri umani e sugli animali. Un altro gruppo di microrganismi, il microbiota, può far parte di questo anello, vivendo in simbiosi sul corpo umano in ambienti accoglienti, ricchi di nutrienti e con temperatura e umidità costanti.
Il secondo anello è il serbatoio, il luogo dove gli agenti infettivi trovano favorevole vivere e moltiplicarsi. Per gli agenti infettivi responsabili delle malattie infettive diffusive, il serbatoio è rappresentato dai tessuti o organi bersaglio dell’infezione. Il microbiota, invece, sceglie di vivere prevalentemente in specifici distretti corporei. Il corpo umano stesso, quindi, costituisce un importante serbatoio di microrganismi, sia opportunisti che patogeni. Nei pazienti colonizzati da microrganismi con multiresistenza antibiotica, anche la cute integra, che elimina i microrganismi attraverso la desquamazione cutanea, può rappresentare un potenziale serbatoio.
Il terzo anello è la porta di uscita, attraverso la quale l'agente infettivo può "abbandonare" il serbatoio. Il corpo umano presenta porte di uscita naturali (come il cavo orale o il tratto gastrointestinale), porte di uscita prodotte dopo eventi traumatici (ferite, ulcere) o da interventi sanitari (drenaggi, cateteri). Queste porte rappresentano le vie di eliminazione dei microrganismi che possono lasciare il serbatoio insieme ai fluidi corporei (urine, feci) o come conseguenza di eventi traumatici o sanitari (escrezioni da ferite, secrezioni respiratorie). La desquamazione cutanea è un'altra via di "allontanamento" dei microrganismi presenti sulla cute. La diffusione di goccioline o droplet nucleici, nel caso di trasmissione umana, fa riferimento a microrganismi che lasciano il serbatoio umano attraverso il tratto respiratorio e il cavo orale dopo starnuti o colpi di tosse.
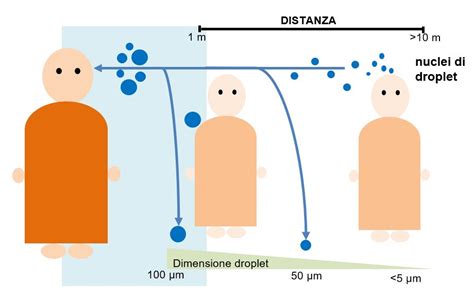
Le particelle vengono suddivise in base alla loro dimensione: quelle superiori a 5 micron sono pesanti e grandi, tendendo a ricadere vicino alla persona che le emette (circa 90 cm); quelle inferiori a 5 micron possono rimanere sospese nell'aria per lunghi periodi e diffondersi rapidamente.
Il quinto anello della catena delle infezioni è la porta di entrata, il punto di ingresso dell'agente infettivo nel corpo umano. Questo anello è strettamente legato ai fattori di rischio del paziente, alle condizioni fisiche, ai dispositivi medici invasivi, alle procedure diagnostiche, alle patologie croniche e alle terapie in corso.
Fattori di Rischio per le Infezioni Correlate all'Assistenza
I fattori che rendono un paziente più vulnerabile alle ICA possono essere raggruppati in tre categorie principali: fattori legati al paziente, fattori ambientali e fattori legati al microrganismo.
Fattori Legati al Paziente
Questi fattori rendono le persone più fragili e debilitate particolarmente a rischio di ICA. Tra questi si annoverano:
- Condizioni generali del paziente: malnutrizione, grave malattia di base.
- Età avanzata.
- Immunodepressione.
- Patologie predisponenti: ad esempio, il diabete.
Pazienti immunocompromessi, anziani, neonati e persone con dispositivi medici come cateteri o ventilatori sono tra i più a rischio di infezioni ospedaliere.
Fattori Ambientali
Accanto ai fattori individuali, e strettamente connessi con questi, ci sono i fattori ambientali, che comprendono le superfici contaminate presenti nell'ospedale e tutte le procedure a cui il paziente viene sottoposto durante il ricovero. Ne sono un esempio:
- Manovre diagnostiche e terapeutiche che implicano il taglio o la lesione dei tessuti.
- Inserzione di corpi estranei: come il catetere venoso centrale.
- Tracheostomia, intubazione tracheale, ventilazione meccanica.
- Dialisi.
- Terapia con antibiotici per lungo tempo e ad ampio spettro.
- Superfici contaminate: letti, comodini, attrezzature mediche, maniglie, rubinetti, ringhiere, piastre, tastiere dei computer. Alcuni patogeni, come Clostridioides difficile, possono sopravvivere per giorni sulle superfici.
- Personale ospedaliero: gli operatori possono fungere da vettori inconsapevoli se non rispettano i protocolli di igiene.
- Farmaci e soluzioni: errori nella manipolazione di farmaci o soluzioni possono essere fonte di infezione.
- Pazienti e visitatori: possono introdurre agenti patogeni esterni o trasferire infezioni da un paziente all'altro.
L'Italia, almeno negli ospedali esaminati, non se la cava benissimo quanto a letti vicini a un dispenser di soluzione per la disinfezione delle mani e a possibilità di stare in camere singole per pazienti contagiosi. Solo il 54% delle postazioni letto ha la possibilità di accedere a un dispenser e il 13% dei posti letto è in camera singola, a fronte di paesi come Francia, Belgio, Irlanda, Svezia che superano il 30% dei posti letto in camere singole.
Fattori Legati al Microrganismo
I microrganismi non sono tutti uguali: hanno diversa capacità di sopravvivere nell'ambiente esterno, di essere trasmessi e di indurre malattia. Le ICA riguardano sia virus, che batteri, che funghi. Stando ai dati ECDC, la maggior parte dei batteri riscontrati presentava delle resistenze: il 39,5% degli Escherichia coli e il 68,1% delle Klebsiella pneumoniae erano resistenti alle cefalosporine di III generazione (come il Ceftriaxone). L'Italia, in particolare, presenta una maggiore incidenza di ICA dovute a specie batteriche resistenti agli antibiotici, come lo Staphylococcus aureus resistente alla meticillina (MRSA) e l'Enterococcus spp. resistente alla vancomicina. La principale emergenza in ospedale è rappresentata dalla resistenza alla classe di antibiotici chiamata carbapenemi, presente in batteri Gram-negativi quali Klebsiella pneumoniae, Pseudomonas aeruginosa e Acinetobacter spp.

Vie e Modalità di Trasmissione
La trasmissione dei microrganismi nelle ICA si verifica soprattutto attraverso le mani degli operatori. L'infezione avviene quasi sempre tramite il contatto tra "fonte-veicolo-ospite".
Trasmissione per Contatto
Il contatto è la via di trasmissione più importante nelle ICA da batteri multi-resistenti. Si suddivide in:
- Contatto diretto: quando un individuo entra in contatto (ovvero tocca per un periodo variabile di tempo) un paziente infetto o colonizzato. "Colonizzato" significa che l'individuo presenta un determinato microrganismo (ad esempio nel proprio intestino o sulla propria pelle) ma non sviluppa la malattia. Il contatto fisico tra operatore sanitario e paziente è una via primaria di trasmissione.
- Contatto indiretto: se la trasmissione avviene attraverso degli oggetti che fanno da tramite, come strumenti medicali, vestiti o guanti contaminati. Le mani degli operatori, coinvolte in tutte le pratiche terapeutiche ed assistenziali, sono il veicolo più frequente.
Trasmissione tramite Droplet
Un'altra via di trasmissione, particolarmente importante per il virus dell'influenza, è quella tramite "droplet". La trasmissione avviene attraverso le goccioline di saliva che vengono prodotte nel momento del colpo di tosse o durante uno starnuto. Queste particelle, di dimensioni superiori a 5 micron, tendono a ricadere vicino alla persona che le emette.
Trasmissione Aerogena o per Via Aerea
Esiste una trasmissione che viene chiamata aerogena o per via aerea, che si realizza tramite l'aerosolizzazione e l'emissione di micro-particelle dall'apparato respiratorio del paziente infetto. I microbi vengono trasmessi in piccole goccioline, soprattutto quando si tossisce o si starnutisce, e in particelle di polvere o di forfora. Tramite la circolazione dell'aria, i microrganismi presenti nelle particelle di piccole dimensioni (inferiori a 5 micron) rimangono sospesi nell'aria per lunghi periodi di tempo e possono diffondersi rapidamente a grande distanza, andando a finire nelle mucose delle persone. I virus respiratori sono considerati sempre più patogeni importanti, e la loro trasmissione non avviene per contatto, ma vengono facilmente trasmessi a considerevole distanza. Un paziente con un'infezione che si diffonde nell'aria, sia essa un'infezione nota o solo un sospetto, può rappresentare un rischio potenziale per gli altri pazienti e per il personale, e potrebbe servire da fonte di un evento epidemico nosocomiale. La consapevolezza del rischio potenziale e la conoscenza della natura del contaminante, nonché la sua probabile trasmissibilità, possono determinare la necessità di isolare immediatamente il paziente in una stanza singola.
Prevenzione delle Infezioni Ospedaliere
La prevenzione delle infezioni ospedaliere si basa su protocolli rigorosi di igiene ospedaliera e formazione continua del personale sanitario e controlli sistematici. Si stima che una quota superiore al 50% delle ICA siano prevenibili.
Igiene delle Mani: Il Fattore Principale
Il maggior veicolo delle infezioni ospedaliere è l'igiene inadeguata delle mani da parte di operatori sanitari, pazienti e visitatori. Il lavaggio accurato delle mani, con acqua e sapone o con gel idroalcolico, è lo strumento più efficace per prevenire le infezioni. Questa pratica è molto semplice, a basso costo ed estremamente utile a limitare l'emergenza e la diffusione dei microrganismi responsabili di infezioni. L'igiene delle mani può ridurre la trasmissione delle infezioni del 30%. Lavare le mani è fondamentale prima e dopo il contatto con i pazienti e dopo l'uso dei guanti.
L'importanza dell'igiene delle mani | #parliamodellamiasalute
Gli operatori sanitari possono trasportare agenti patogeni da un paziente all'altro attraverso contatto diretto (es. medicazioni, prelievi di sangue) o contatto indiretto (es. toccando superfici contaminate). L'uso inappropriato dei guanti e la mancata igiene delle mani amplificano il rischio.
Sterilizzazione e Disinfezione
- Sterilizzazione degli strumenti: Assicurarsi che tutti gli strumenti e i dispositivi medici siano correttamente sterilizzati è fondamentale per prevenire contaminazioni crociate. Devono essere usati prodotti validati e rispettati tempi e concentrazioni secondo protocollo.
- Disinfezione delle superfici: Pulire e disinfettare regolarmente le superfici ad alto contatto è importante. Tuttavia, il significato della disinfezione di routine delle superfici è ancora oggetto di controversia. Studi hanno dimostrato che la contaminazione ambientale negli ospedali può essere ridotta sostituendo la disinfezione con una semplice pulizia, con effetti di riduzione simili. L'effetto di riduzione dei germi dopo la disinfezione è spesso di breve durata, con il numero di germi che ritorna al valore iniziale dopo poche ore. Finora nessuno studio ha dimostrato un rapporto diretto tra la disinfezione di routine delle superfici e una riduzione delle infezioni ospedaliere nosocomiali. Molti paesi raccomandano un piano di disinfezione mirato, dove una semplice pulitura è sufficiente per la maggior parte delle superfici.Nonostante ciò, una disinfezione delle superfici è necessaria se i pazienti sono portatori di Staphylococcus aureus meticillino-resistenti (MR-SA) e di enterococchi resistenti alla vancomicina, poiché questi microrganismi possono sopravvivere sulle superfici per settimane e essere quindi trasmessi. Una decontaminazione (riduzione del numero di germi) delle superfici permette di ridurre il rischio di trasmissione di microrganismi, sia che la decontaminazione sia realizzata con una pulizia meccanica o combinata a una disinfezione. In presenza di germi multiresistenti, soprattutto in camere con susseguirsi rapido di pazienti e in quelle con pazienti con diverse malattie sottostanti, una disinfezione di routine delle superfici può diminuire il rischio di trasmissione. In tutti i casi, è importante scegliere un prodotto disinfettante con un alto potere detergente, possibilmente biodegradabile e che non debba essere vaporizzato. L'uso di dosatori o la preparazione in farmacia delle soluzioni disinfettanti sono raccomandati per assicurare la corretta concentrazione.
Protocolli per Dispositivi Medici
Ridurre l'uso prolungato di cateteri e ventilatori e monitorare costantemente i dispositivi per evitare contaminazioni è cruciale. Cateteri urinari, ventilatori meccanici e cateteri venosi centrali sono spesso associati a infezioni del tratto urinario, polmonite associata alla ventilazione (VAP) e infezioni del flusso sanguigno, rispettivamente.
Formazione del Personale
Educare operatori sanitari e personale ausiliario sull'importanza dell'igiene e della prevenzione, la gestione dei dispositivi sterili e le buone pratiche cliniche, in linea con quanto previsto da infect control hosp epidemiol, è fondamentale. La formazione continua del personale sul contrasto delle infezioni e i controlli sistematici sono obiettivi primari.
Controllo degli Accessi
Limitare l'accesso di visitatori a pazienti vulnerabili e promuovere l'uso di dispositivi di protezione individuale (DPI) sono misure importanti per prevenire l'introduzione e la diffusione di agenti patogeni esterni.
Isolamento dei Pazienti
In un mondo ideale, i pazienti infetti verrebbero sistemati in stanze separate, con personale infermieristico dedicato. La consapevolezza del rischio potenziale e la conoscenza della natura del contaminante, nonché la sua probabile trasmissibilità, possono determinare la necessità di isolare immediatamente il paziente in una stanza singola. Tuttavia, la scarsità di letti e di personale richiede spesso un compromesso.
Tecnologie Innovative
- Rame e sue leghe: Sono in corso sperimentazioni all'interno di ospedali per valutare l'azione del rame e delle sue leghe, che possiedono attività antibatterica intrinseca. I risultati finora ottenuti sono molto promettenti, con diminuzioni significative dei batteri sulle superfici in rame.
- Flusso laminare mobile: Nelle sale operatorie in Svezia viene impiegato un nuovo tipo di flusso laminare mobile che investe il sito chirurgico e il tavolo porta ferri con un flusso d'aria "ultra-pulita", riducendo la carica batterica fino al 95% tramite filtri Hepa, senza interferire con il sistema di ventilazione esistente.
Diagnosi Precoce e Gestione Terapeutica
Una diagnosi tempestiva consente l'identificazione dell'agente patogeno tramite antibiogramma e altri esami microbiologici, permettendo l'avvio di una terapia mirata. Sintomi come febbre improvvisa, alterazione dei parametri vitali e infezioni respiratorie devono essere valutati subito per prevenire la diffusione delle infezioni e limitare l'uso inappropriato di antibiotici. La terapia antibiotica è definita in base a test di sensibilità (antibiogramma) e supervisionata da un infettivologo. Le direzioni sanitarie devono redigere report periodici e comunicare i dati per monitorare i germi patogeni-sentinella.
Come cittadini, la cosa migliore che possiamo fare è attenerci scrupolosamente alle regole prescritte dall'ospedale e dai medici che hanno in cura il familiare affetto da ICA.