La sarcoidosi, nota anche come malattia di Besnier-Boeck-Schaumann, è una patologia infiammatoria di origine sconosciuta che può colpire uno o più organi o tessuti del corpo. Caratterizzata dalla formazione di accumuli cellulari, noti come granulomi, la sarcoidosi è una condizione complessa la cui eziologia rimane tuttora un mistero. Il termine stesso, derivante dal greco, significa "carnoso", alludendo alla natura dei tessuti coinvolti.
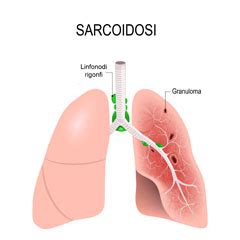
Epidemiologia e Fattori di Rischio
La sarcoidosi presenta una prevalenza mondiale di circa 10 casi ogni 100.000 persone. Sebbene possa manifestarsi a qualsiasi età, compare solitamente nell'età adulta, tipicamente tra i 20 e i 40 anni. La malattia non discrimina per origine etnica, ma si osserva una maggiore incidenza in alcune popolazioni, come gli afroamericani e le popolazioni del Nord Europa, in particolare quelle scandinave. Nelle persone di colore, le manifestazioni extratoraciche tendono ad essere più frequenti. Nelle donne, la prevalenza è leggermente superiore. Sebbene rara nei bambini, la sindrome di Blau, una condizione ereditaria simile alla sarcoidosi, si manifesta in età pediatrica.
L'eziologia della sarcoidosi è sconosciuta, ma si ipotizza che una combinazione di predisposizione genetica e fattori scatenanti ambientali o infettivi possa innescare una risposta immunitaria esagerata. Tra i potenziali agenti infettivi sono stati considerati Clamidia, Borrelia, Mycobacterium Tuberculosis, virus dell'herpes e virus di Epstein-Barr. Per quanto riguarda i fattori ambientali, l'esposizione a sostanze come il berillio, lo zirconio e l'alluminio è stata associata alla patologia. Alcune regioni con particolari condizioni climatiche e di umidità, come i Paesi Scandinavi, registrano una maggiore diffusione della sarcoidosi, suggerendo un ruolo dei fattori ambientali. È interessante notare come l'uso del tabacco sia inversamente correlato alla sarcoidosi.
Le prove a sostegno di una suscettibilità genetica includono una maggiore concordanza della malattia nei gemelli monozigoti rispetto ai dizigoti, una prevalenza aumentata tra i parenti di primo o secondo grado dei pazienti affetti e l'identificazione di specifici geni HLA (antigene leucocitario umano) e non HLA associati al rischio, all'evoluzione e al fenotipo della malattia. Ad esempio, l'aplotipo HLA-DRB103/DQB102 è associato alla sindrome di Löfgren e predice una prognosi eccellente, mentre l'HLA-DRB115/HLADQB10602 è associato a una malattia persistente.
Fisiopatologia: La Formazione dei Granulomi
Il processo fisiopatologico della sarcoidosi è mediato da una risposta immunitaria cellulo-mediata. Un antigene sconosciuto scatena l'accumulo di cellule T e macrofagi, il rilascio di citochine e chemochine, tra cui il fattore di necrosi tumorale alfa (TNF-alfa), e la formazione di granulomi. Questi granulomi sono aggregati di cellule immunitarie che il corpo forma nel tentativo di isolare una sostanza estranea o un'infiammazione persistente.
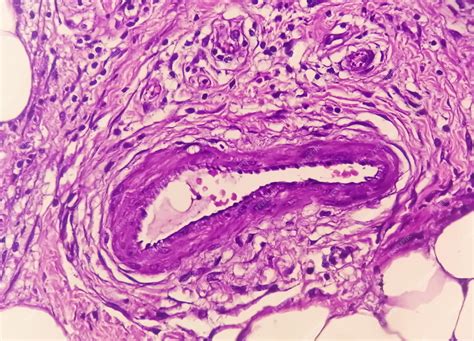
Il segno patognomonico della sarcoidosi è la presenza di granulomi non caseosi. Questi aggregati cellulari sono costituiti da cellule epitelioidi, cellule giganti multinucleate e linfociti, circondati da fibroblasti e collagene. I granulomi si formano tipicamente nei polmoni e nei linfonodi, ma possono interessare qualsiasi organo, compromettendone la funzionalità. La loro distribuzione nei polmoni segue spesso il percorso dei vasi linfatici, nelle regioni peribronchiolari, sottopleuriche e perilobulari.
L'accumulo di granulomi può distorcere l'architettura degli organi colpiti. Nel tempo, i granulomi possono risolversi spontaneamente, trasformarsi gradualmente in tessuto fibroso (fibrosi), oppure, se presenti in gran numero e a tal punto da impedire il corretto funzionamento dell'organo, la sarcoidosi viene definita cronica.
Un aspetto interessante della fisiopatologia è la possibile insorgenza di ipercalcemia, dovuta all'aumento della conversione di vitamina D nella sua forma attiva da parte dei macrofagi. Questo può portare a ipercalciuria, nefrolitiasi e nefrocalcinosi, talvolta evolvendo verso una malattia renale cronica.
Manifestazioni Cliniche: Un Quadro Eterogeneo
La sintomatologia della sarcoidosi è estremamente variabile e dipende dalla sede e dal grado di coinvolgimento degli organi. La malattia è nota per la sua comparsa insidiosa e, in molti casi, asintomatica. Si stima che la maggior parte dei pazienti sia asintomatica al momento della diagnosi e vada in remissione senza necessità di trattamento.
Il coinvolgimento polmonare è la manifestazione più comune, presente in oltre il 90% dei casi di sarcoidosi negli adulti. I sintomi respiratori possono includere dispnea (mancanza di respiro), tosse secca persistente, dolore toracico e senso di fastidio al petto. In casi più rari, possono manifestarsi emottisi (tosse con sangue) o congestione polmonare.
Oltre al polmone, altri organi e sistemi possono essere interessati:
- Cute: I comuni disturbi della pelle si manifestano con noduli violacei e dolenti, noti come eritema nodoso, specialmente sulle gambe. Altre lesioni cutanee includono placche rosso-violacee indurite, noduli sul naso e sulle guance (lupus pernio), e noduli sulla parte superiore del corpo. Le lesioni cutanee di lupus pernio, più frequenti negli afroamericani e nei portoricani, possono essere aggressive, causando erosione di cartilagini e ossa. L'eritema nodoso, invece, è più comune nelle giovani donne scandinave.
- Occhi: L'uveite, un'infiammazione dell'uvea, è una manifestazione oculare frequente, che può essere anteriore (la più comune), intermedia o posteriore. Si manifesta con visione offuscata, lacrimazione, arrossamento e fotofobia. Nell'uveite anteriore granulomatosa, si possono osservare precipitati corneali a "grasso di montone", noduli iridei e sinechie.
- Articolazioni: L'artropatia, ovvero il coinvolgimento delle articolazioni, può manifestarsi con dolore e gonfiore.
- Fegato, Milza, Reni: Anche questi organi possono essere interessati dalla formazione di granulomi, sebbene meno frequentemente.
- Sistema Nervoso Centrale (Neurolupus): Il coinvolgimento neurologico è meno comune ma potenzialmente grave, con sintomi che variano a seconda della sede interessata.
- Cuore: La sarcoidosi cardiaca è una variante particolarmente seria della malattia, potenzialmente fatale. La formazione di granulomi nel muscolo cardiaco può portare a insufficienza cardiaca sinistra, aritmie e blocchi cardiaci. La morte cardiaca improvvisa può verificarsi in una percentuale significativa di casi.
L' approccio diagnostico nella Sarcoidosi
Altri sintomi generali che possono accompagnare la sarcoidosi includono astenia (stanchezza), malessere generale, debolezza, inappetenza, perdita di peso e febbricola. La sarcoidosi può anche manifestarsi con febbre di origine sconosciuta.
Sindromi Associate
Esistono alcune sindromi specifiche associate alla sarcoidosi:
- Sindrome di Löfgren: Caratterizzata da un'insorgenza acuta con artrite acuta (spesso alle caviglie), eritema nodoso e linfoadenopatia ilare bilaterale. Questa sindrome ha solitamente un decorso benigno e autolimitante, rispondendo bene ai farmaci antinfiammatori non steroidei (FANS).
- Sindrome di Heerfordt (Febbre Uveoparotidea): Si manifesta con gonfiore delle ghiandole parotidi, uveite, febbre cronica e, meno frequentemente, paralisi del nervo facciale. Anche questa sindrome può essere autolimitante.
- Sindrome di Blau: Una malattia ereditaria autosomica dominante che colpisce i bambini, caratterizzata da artrite, rash cutaneo e uveite che insorgono prima dei quattro anni di età.
Diagnosi: Un Approccio Multidisciplinare
La diagnosi di sarcoidosi si basa su una combinazione di dati clinici, radiologici ed istologici, oltre all'esclusione di altre cause di infiammazione granulomatosa.
Imaging
L'imaging del torace gioca un ruolo cruciale nella diagnosi, soprattutto nelle forme polmonari.
- Radiografia del Torace (RX): È spesso il primo esame eseguito e può rivelare l'adenopatia ilare (ingrossamento dei linfonodi nell'area tra i polmoni), con o senza infiltrati polmonari. L'adenopatia ilare bilaterale è l'anomalia più frequente. La RX torace può aiutare a classificare il grado di progressione della sarcoidosi polmonare. Nello stadio I, sono presenti granulomi solo nei linfonodi; nello stadio II, si localizzano nei linfonodi e nel tessuto polmonare. Tuttavia, la stadiazione radiografica può essere fuorviante per valutare la gravità complessiva, poiché forme extrapolmonari gravi possono coesistere con un quadro polmonare apparentemente lieve.
- Tomografia Computerizzata (TC) del Torace: Una TC ad alta risoluzione (HRCT) è più sensibile della RX nel identificare linfoadenopatia ilare e mediastinica, nonché anomalie parenchimali. I reperti tipici alla TC includono l'ispessimento dei fasci broncovascolari e delle pareti bronchiali, la bordatura dei setti interlobulari, opacità a vetro smerigliato, noduli, cisti o cavità parenchimali e bronchiectasie da trazione.
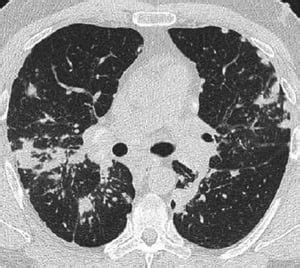
La TC può evidenziare diverse fasi della malattia:
- Stadio I: Adenopatia ilare bilaterale.
- Stadio II: Adenopatie ilari bilaterali con opacità interstiziali.
- Stadio III: Opacità interstiziali diffuse senza adenopatia ilare.
- Stadio IV: Grave fibrosi diffusa con alterazioni cistiche, spesso nei lobi superiori.
La TC può mostrare anche pattern atipici, come il "Galaxy sign" (un nodulo irregolare circondato da numerosi piccoli noduli) o un aspetto miliare con opacità a vetro smerigliato diffuse.
Esami Funzionali e Gasanalitici
Gli esami di funzionalità polmonare sono importanti per valutare la gravità e l'impatto della malattia sui polmoni. Possono evidenziare una riduzione della capacità polmonare totale (pattern restrittivo), ma anche pattern ostruttivi o misti, o risultare normali. L'emogasanalisi arteriosa può mostrare ridotti livelli di ossigeno (ipossemia) e/o aumentati livelli di anidride carbonica (ipercapnia).
Biopsia
La conferma istologica della presenza di granulomi non caseosi è fondamentale per la diagnosi, soprattutto quando i reperti clinici e radiologici non sono del tutto conclusivi o quando è necessario escludere altre patologie granulomatose.
- Siti per la Biopsia: La scelta del sito per la biopsia dipende dalla sede di interessamento della malattia. Linfonodi periferici, lesioni cutanee e congiuntiva sono sedi facilmente accessibili. L'agoaspirato transbronchiale con guida ecografica endobronchiale (EBUS-TBNA) di linfonodi mediastinici o ilari ha un'elevata resa diagnostica (circa 90%) ed è la procedura di scelta per il coinvolgimento intratoracico.
- Broncoscopia: In caso di sospetta sarcoidosi polmonare, se EBUS-TBNA non è diagnostico, si può procedere con biopsia polmonare transbronchiale (TBLB) o lavaggio broncoalveolare (BAL). Se queste procedure non sono conclusive, si possono considerare la mediastinoscopia, la toracoscopia video-assistita (VATS) o la biopsia polmonare a cielo aperto.
- PET (Tomografia a Emissione di Positroni): La PET può essere utile per identificare siti attivi occulti in caso di forte sospetto diagnostico ma assenza di siti bioptici evidenti all'imaging convenzionale.
È fondamentale escludere altre cause di malattia granulomatosa, come la tubercolosi, le infezioni fungine, la berilliosi, la malattia di Crohn, i linfomi e altre patologie infiammatorie o autoimmuni. L'uso di colorazioni speciali e test PCR può aiutare nell'identificazione di agenti infettivi.
Trattamento: Gestire i Sintomi e Monitorare la Malattia
Attualmente, non esiste una cura definitiva per la sarcoidosi. Tuttavia, il trattamento mira a controllare i sintomi, prevenire danni d'organo irreversibili e migliorare la qualità della vita dei pazienti.
Terapia Farmacologica
- Corticosteroidi: Rappresentano la terapia di prima linea per la sarcoidosi sintomatica e cronica. Grazie al loro potente effetto antinfiammatorio, i corticosteroidi (come il prednisone) possono alleviare i sintomi e migliorare la funzionalità degli organi colpiti. Sono particolarmente utili in caso di coinvolgimento oculare, miocardico, polmonare esteso con compromissione funzionale, e ipercalcemia. La terapia cortisonica viene generalmente prolungata per mesi e ridotta gradualmente sotto stretto controllo medico.
- Farmaci Immunosoppressori: In casi selezionati, o quando i corticosteroidi non sono efficaci o tollerati, possono essere impiegati farmaci immunosoppressori come il methotrexate, l'azatioprina o il micofenolato mofetile.
- Agenti Biologici: Farmaci come l'infliximab, che blocca il TNF-alfa, sono stati utilizzati in pazienti con sarcoidosi refrattaria ai trattamenti convenzionali, in particolare per le forme cutanee e polmonari gravi.
Gestione dei Sintomi e Stile di Vita
Per i sintomi lievi, come il dolore, possono essere sufficienti cambiamenti nello stile di vita e l'uso di antidolorifici.
Monitoraggio
Il monitoraggio della malattia è essenziale per valutare la risposta al trattamento, la progressione o la recidiva. Questo avviene attraverso periodiche radiografie del torace, test di funzionalità polmonare ed esami ematochimici.
Prognosi
La prognosi della sarcoidosi è eterogenea e imprevedibile. Circa il 65-70% dei pazienti guarisce con reliquati minimi o nulli. Il 20% sviluppa alterazioni permanenti della funzionalità polmonare, mentre circa il 10% sviluppa fibrosi polmonare progressiva. La malattia limitata ha generalmente una prognosi favorevole, mentre la malattia avanzata, specialmente con grave coinvolgimento cardiaco o neurologico, può avere una prognosi infausta. Le cause più comuni di morte nei pazienti con sarcoidosi sono l'insufficienza respiratoria nella fibrosi polmonare avanzata e il grave coinvolgimento cardiaco o neurologico.
La sarcoidosi, con la sua natura multisistemica e la sua presentazione clinica variabile, richiede un approccio diagnostico e terapeutico personalizzato, basato su una stretta collaborazione tra il paziente e il team medico. La ricerca continua a indagare le cause sottostanti e a sviluppare nuove strategie terapeutiche per migliorare ulteriormente la gestione di questa complessa patologia.
tags: #segno #del #panda #sarcoidosi